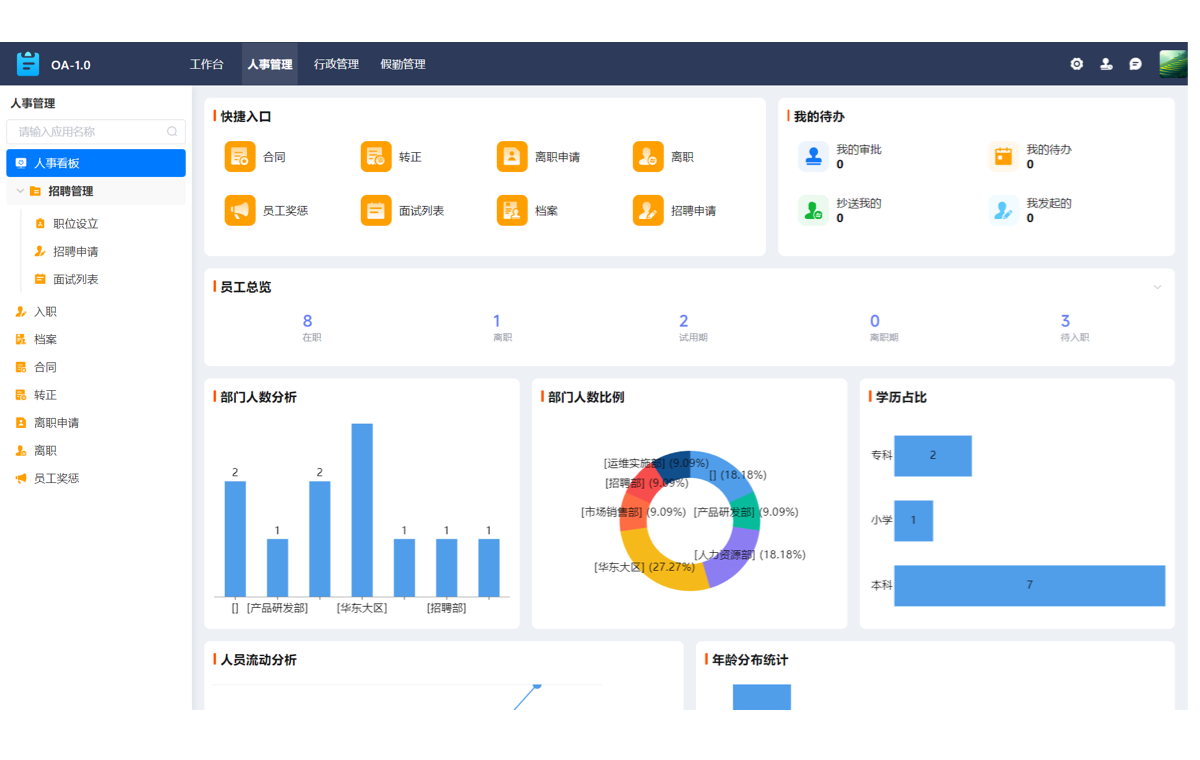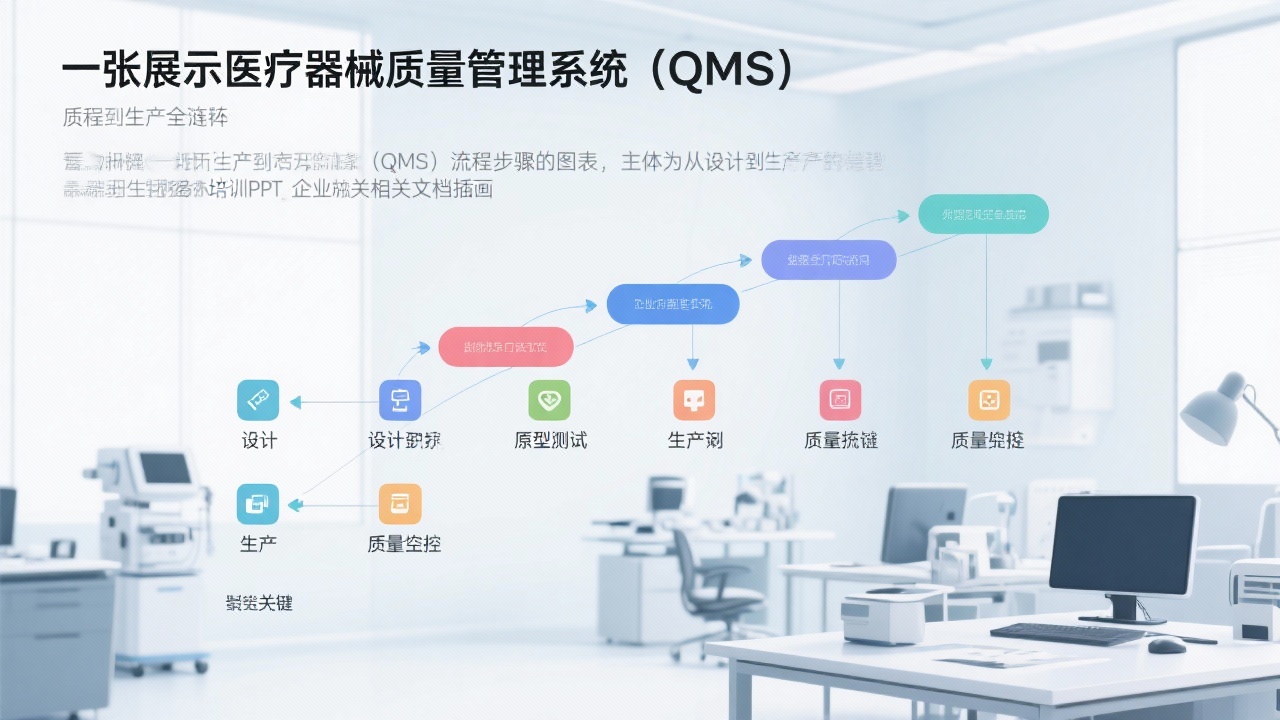
在医疗器械这一高度风险、强监管的领域,任何微小的质量瑕疵都可能引发严重的安全事件,对患者生命健康构成威胁,并让企业陷入万劫不复的境地。因此,一个健全、高效的质量管理体系(Quality Management System, QMS)绝非仅仅是为了应对国家药品监督管理局(NMPA)的审查或通过ISO 13485认证而存在的“文件工程”。它更是企业保障产品安全有效、赢得医生与患者信任、构筑长期核心竞争力的生命线。从产品概念的萌芽到最终交付至医疗机构,QMS如同一条贯穿始终的精密链条,环环相扣,确保每一个环节都处于严格的受控状态。对于企业决策者而言,深刻理解并系统性地构建这一体系,是引领企业在激烈竞争和严苛法规环境中稳健前行的前提。本文将为您系统性地拆解从设计到生产的全链条QMS流程步骤,提供一份清晰、可执行的行动指南。
一、QMS体系搭建基础:管理职责与资源配置
建立一个行之有效的QMS,始于顶层设计的清晰与坚定。管理层的承诺并非一句空话,而是体系得以贯彻执行的根本动力。这要求企业最高管理者深度参与,将质量视为与利润同等重要的战略目标,并将其转化为具体、可衡量的行动。
1. 明确质量方针与目标
质量方针是企业在质量方面的宗旨和方向,是全体员工共同遵守的纲领。它应当简洁明确、易于理解,并与企业的整体战略保持一致。例如,“以创新科技守护生命,以卓越品质赢得信赖”。基于此方针,需要设定可量化的质量目标,如“年度产品一次性检验合格率达到99.5%”、“客户投诉率降低15%”等。这些目标随后将被层层分解,落实到研发、采购、生产等各个部门乃至具体岗位,使质量责任无处不在。
2. 建立清晰的组织架构与职责分配
一个权责分明的组织架构是QMS高效运转的骨架。企业必须明确设立负责质量管理的部门或岗位,如质量部、管理者代表等,并赋予其独立于生产部门的权限,以确保质量决策的客观性与权威性。同时,应绘制详细的组织结构图,并为每个与质量相关的岗位编写职责说明书,清晰界定其在QMS流程中的任务、权限和相互关系,避免出现职责交叉或管理真空。
3. 确保资源(人员、设施、设备)的充分性与适宜性
资源是QMS有效运行的物质基础。在体系搭建之初,必须对所需资源进行全面评估和配置,确保其充分性与适宜性。这不仅是满足法规的要求,更是保障后续流程顺利实施的关键。
- 人员资源: 需确保从事影响产品质量工作的员工具备相应的教育、培训、技能和经验。关键岗位(如检验员、内审员)人员的资质和能力需经过严格评估和确认,并建立持续的培训计划,以应对技术和法规的不断更新。
- 基础设施: 包括生产厂房、仓储空间、实验室、洁净室以及相关的配套设施(如水、电、气系统)。这些设施的设计和维护必须满足产品生产和质量控制的特定要求,例如,无菌医疗器械对生产环境的洁净度有极其严格的规定。
- 工作环境与设备: 必须提供适宜的工作环境,以保证产品质量和人员安全。同时,所有用于生产、检验和监控的设备都必须经过验证或确认,并建立定期维护、校准和保养的制度,确保其始终处于精确、稳定的工作状态。
二、设计与开发控制:从源头确保产品质量
医疗器械的质量是设计出来的,而非检验出来的。设计与开发阶段是决定产品安全性、有效性和合规性的源头,也是QMS中技术含量最高、控制最为复杂的环节。一个结构化的设计控制流程,能够确保从模糊的用户需求到精确的产品规范的转化过程始终处于受控状态。
1. 设计输入:定义用户需求与法规要求
设计输入是整个研发活动的起点和依据,其准确性和完整性至关重要。这个阶段的核心任务是将所有与产品相关的要求进行全面收集、识别和文件化。这些要求通常来源于多个方面,包括:预期的临床用途和用户需求(如医生的操作习惯、患者的体验)、产品性能和安全标准、适用的法律法规(如NMPA的《医疗器械监督管理条例》、YY/T 0287 / ISO 13485标准)、风险管理活动输出的要求、以及类似产品的历史数据和市场反馈等。一份清晰、无歧义的设计输入文件,是后续所有设计活动的“宪法”。
2. 设计输出:形成技术规范与验证标准
设计输出是将设计输入的要求转化为产品技术规范的过程。它以文件化的形式,详细描述了构成产品的各种要素。设计输出通常包括:产品图纸、技术规格书、原材料清单(BOM)、生产工艺规程、检验和测试标准、包装和标签规范等。设计输出必须是可验证的,即每一项输出都应能追溯到对应的设计输入,并包含明确的允收标准,为后续的设计验证和确认活动提供客观的评判依据。
3. 设计评审、验证与确认(V&V)
设计评审、验证和确认(Verification & Validation, V&V)是确保设计过程正确、产品最终满足用户需求的关键闭环活动。
- 设计评审: 在设计开发的关键阶段(如概念阶段、样机完成阶段)进行的系统性、综合性的审查活动。评审会议通常由多部门代表(研发、质量、生产、法规、临床等)及独立专家参与,旨在评估设计方案满足输入要求的能力,并及早发现和解决潜在问题。
- 设计验证(Verification): 核心是回答“我们是否正确地制造了产品?”(Did we build the product right?)。它通过一系列客观证据(如测试、检验、计算分析)来证实设计输出已经满足了设计输入的要求。例如,通过力学性能测试,验证产品的强度是否达到了设计规格书中的指标。
- 设计确认(Validation): 核心是回答“我们是否制造了正确的产品?”(Did we build the right product?)。它通过在实际或模拟使用条件下对最终产品进行测试,来证实产品能够持续满足用户需求和预期用途。对于许多医疗器械,临床评价或临床试验是设计确认最重要的方式。
整个设计与开发控制流程可以概括为以下逻辑顺序:
- 设计输入:全面定义产品需求和法规要求。
- 设计过程:依据输入进行方案设计、样机制作和工艺开发。
- 设计输出:将设计成果转化为详细的技术文件和规范。
- 设计评审、验证与确认(V&V):系统性地检查、测试和评估,确保设计输出满足输入,且最终产品满足用户需求。
- 设计转换:在设计被最终确认后,将经过验证的设计方案和工艺流程正式转化为生产规范,确保产品能够被稳定、可重复地规模化生产出来。
三、采购与供应商管理:延伸质量控制链条
在现代医疗器械制造中,任何一家企业都无法脱离供应链独立存在。从关键生物材料到精密电子元器件,供应商提供的物料质量直接决定了最终产品的质量、安全性和合规性。因此,将QMS的控制范围向上游延伸,建立一套严格、系统的供应商管理体系,是保障产品质量稳定性的关键防线。
1. 供应商评估与选择标准
供应商的准入必须基于一套客观、全面的评估标准,而非仅仅依赖价格因素。企业需要建立正式的供应商评估程序,对潜在供应商的质量保证能力、技术能力、生产能力、合规性(如是否通过ISO 13485认证)以及财务状况进行系统性评价。只有通过评估并被列入“合格供应商名录”的供应商,才能进入采购流程。这个过程确保了从源头上筛选掉不合格的合作伙伴,降低了供应链风险。
2. 采购信息与物料验证
向供应商发出的每一份采购订单,都必须包含清晰、完整的采购信息。这不仅包括物料的规格、型号、数量,更重要的是要明确规定该物料需要满足的技术标准、质量要求、检验方法以及包装运输要求等。当物料到货后,必须按照既定的检验规程进行严格的进货检验(IQC)。对于关键物料,可能还需要供应商提供出厂检验报告、材料成分证明(COA)等文件。只有检验合格的物料,才被允许入库并投入生产。
3. 持续的供应商绩效监控
供应商管理不是一劳永逸的准入审核,而是一个持续监控和动态评价的过程。企业需要建立供应商绩效评价体系,定期从多个维度对其表现进行量化评估,例如:供货及时率、批次合格率、质量问题响应速度、价格竞争力以及服务配合度等。基于评估结果,对供应商进行分级管理,对表现优异的供应商可以深化合作,而对表现不佳的则需要提出改进要求,甚至在必要时予以淘汰。
以下是一个合格供应商评估框架的示例:
| 评估维度 | 关键考察点 | 评价方法 |
|---|---|---|
| 质量保证能力 | - 是否拥有有效的质量管理体系认证(如ISO 13485)- 质量控制流程文件是否齐全- 检验设备是否完善且经过校准- 是否具备完整的产品追溯能力 | - 文件审核(审核证书、体系文件)- 现场审核(实地考察生产线、实验室) |
| 技术与生产能力 | - 生产工艺的稳定性与成熟度- 关键设备的产能与精度- 研发与技术支持团队的能力- 满足技术规范和图纸要求的能力 | - 技术交流与评估- 样品测试与验证- 产能评估 |
| 合规性与风险 | - 是否符合相关法律法规要求- 供应链的稳定性和风险抵御能力- 财务状况是否健康 | - 法规符合性声明- 供应链风险评估报告- 财务报表分析 |
| 商务与服务 | - 价格的合理性与竞争力- 交付周期与准时性- 沟通效率与服务响应速度 | - 报价对比分析- 历史交付数据统计- 客户访谈与满意度调查 |
通过这样结构化的管理,企业能够确保供应链的每一个环节都符合质量要求,从而为最终产品的安全性和有效性提供坚实保障。
四、生产与过程控制:实现稳定、可重复的制造
生产制造环节是将经过验证的设计蓝图转化为合格产品的核心过程。此阶段QMS的目标是确保每一个生产步骤都处于严格的受控状态,从而实现稳定、可重复的制造,保证每一批次、每一个产品都具有一致的、符合预定标准的质量。
1. 生产环境与设备控制
医疗器械的生产环境对其质量有直接影响,特别是对于无菌或有洁净度要求的产品。企业必须根据产品特性,对生产区域(如洁净室)的温度、湿度、压差、尘埃粒子数等环境参数进行持续监控和记录,确保其始终维持在规定范围内。同时,所有用于生产和检验的设备,从大型的注塑机到精密的测量仪器,都必须建立详细的设备档案。这包括制定标准作业程序(Standard Operating Procedure, SOP)来规范设备的操作,建立预防性维护计划以保证设备性能,以及执行定期的校准来确保其测量结果的准确性。任何设备的状态异常都可能导致产品质量的波动,因此严格的设备控制是稳定生产的基础。
2. 关键过程参数的识别与监控
在复杂的生产流程中,并非所有参数都对产品质量有同等重要的影响。企业需要通过过程验证(Process Validation)等方法,识别出那些对最终产品质量起决定性作用的“关键过程参数”(Critical Process Parameters, CPPs)。例如,在灭菌过程中,温度、时间和压力就是关键过程参数。一旦识别出来,就必须对这些参数进行严格、实时的监控和记录。通过设定参数的上下限控制范围,并利用统计过程控制(SPC)等工具,可以及时发现过程偏移,并在产生不合格品之前采取纠正措施,从而实现从“事后检验”到“事中预防”的转变。
3. 产品标识、可追溯性与状态管理
在整个生产流程中,从原材料入库到成品出库,必须确保物料和产品在任何时候都具有清晰、唯一的标识。这不仅是为了防止混用和误用,更是建立完整追溯链的基础。通过批号、序列号等标识,企业必须能够实现从成品追溯到其所使用的每一批原材料、操作人员、生产设备和关键工艺参数,反之亦然。这种完整的可追溯性至关重要,一旦发生质量问题或不良事件,它能够帮助企业快速定位受影响的产品范围,精确实施召回,并深入调查问题的根本原因。此外,还需对产品的状态进行明确标识,如“待检”、“合格”、“不合格”,确保只有状态为“合格”的产品才能流向下一工序或市场。
五、数字化转型:如何利用现代工具优化QMS流程
传统的QMS在实践中常常面临挑战:堆积如山的纸质记录难以管理和追溯,流程审批周期长、效率低下,质量数据分散在各个部门的Excel表格中,形成“数据孤岛”,导致趋势分析和根本原因调查异常困难。这些问题不仅增加了企业的合规成本和运营负担,更重要的是,它们削弱了QMS作为风险预警和持续改进工具的真正价值。
作为行业分析师,我们观察到,数字化转型正成为医疗器械企业提升QMS效能的必然选择。现代化的数字化工具,特别是像支道平台这样的无代码平台,为解决上述痛点提供了强大的解决方案。它并非简单地将纸质文件电子化,而是从根本上重塑了质量管理的流程和数据逻辑。
企业可以利用支道平台这样的工具,构建一个集成、高效、可扩展的数字化QMS。例如:
- 通过其强大的**【流程引擎】**,企业可以将设计变更、供应商审核、不合格品处理、CAPA等复杂的质量流程,配置为自动化的线上工作流。审批节点、流转条件、超时提醒都可以自定义设置,确保每一个流程都严格按照预设的SOP执行,大大缩短了审批周期,并留下了清晰的电子审计追踪记录。
- 利用灵活的**【表单引擎】**,可以将生产过程记录、设备校准记录、检验报告、培训记录等各类质量记录,设计成结构化的电子表单。数据录入规范、不易出错,且所有数据都集中存储在统一的数据库中,彻底消除了数据孤岛。
- 借助直观的**【报表引擎】**,管理者可以轻松地将收集到的质量数据(如批次合格率、供应商绩效、CAPA完成率等)转化为实时的、可视化的数据分析看板。通过多维度的数据钻取和趋势分析,能够快速洞察质量问题的模式,为管理决策和持续改进提供数据驱动的依据。
最终,一个基于无代码平台构建的数字化QMS,能够帮助企业将制度真正落地,确保法规要求的严格执行,同时将质量管理部门从繁琐的文书工作中解放出来,聚焦于更高价值的质量分析和风险预防活动,从而显著提升整体的运营效率和质量水平。
六、纠正与预防措施(CAPA):持续改进的闭环
纠正与预防措施(Corrective and Preventive Action, CAPA)系统是QMS的“大脑”和核心,是实现质量体系自我完善和持续改进的关键机制。它不仅仅是处理已经发生的不合格(纠正措施),更重要的是要深入分析根本原因,并采取措施防止同类问题再次发生(预防措施)。一个有效的CAPA流程能够系统性地处理来自各种来源的质量问题,如内部审核发现、不合格品报告、客户投诉、不良事件报告、以及质量数据趋势分析等。
一个结构化的CAPA流程通常包含以下七个关键步骤,形成一个完整的PDCA(计划-执行-检查-行动)闭环:
- 问题识别(Identification): 清晰、准确地描述已发生或潜在的不符合项。
- 评估(Evaluation): 评估问题对产品质量、安全性和合规性的潜在影响和风险等级,以确定处理的优先级和所需资源的投入。
- 调查(Investigation): 制定并执行调查计划,全面收集与问题相关的数据和信息,以查明问题的范围和直接原因。
- 分析(Analysis): 使用根本原因分析工具(如鱼骨图、5W分析法)深入挖掘导致问题发生的系统性、根本性原因。这是CAPA流程中最关键的一步。
- 行动计划(Action Plan): 针对根本原因,制定具体的、可执行的纠正和/或预防措施计划,明确任务、负责人和完成时限。
- 实施(Implementation): 按照行动计划执行所有措施,并完整记录实施过程。
- 有效性验证(Effectiveness Verification): 在措施实施后的一段时间内,通过收集数据、进行审核等方式,验证所采取的措施是否有效,是否已经成功解决了根本原因并防止了问题的复发。只有验证有效后,一个CAPA流程才能关闭。
结语:构建面向未来的敏捷QMS体系
综上所述,从顶层的管理职责与资源配置,到贯穿始终的设计开发、采购、生产控制,再到持续改进的CAPA闭环,医疗器械的QMS是一个环环相扣、逻辑严密的系统工程。企业决策者必须认识到,QMS的价值远不止于一叠叠满足审核要求的文件,它是一个动态的、需要全员参与并持续改进的管理系统。在法规日益严苛、市场竞争加剧的今天,一个僵化、低效的传统QMS体系已然成为企业发展的桎梏。
我们强烈建议企业决策者积极拥抱数字化工具,将QMS从被动的合规成本中心,转变为主动提升产品质量、优化运营效率、构筑核心竞争力的价值创造中心。一个敏捷、数据驱动的数字化QMS,将是企业在未来市场中立于不败之地的坚实基础。
如果您正在寻求构建或升级您的质量管理体系,并希望了解如何利用现代化的数字化工具实现这一目标,我们邀请您进一步了解支道平台。探索它如何帮助您构建一个完全适配自身业务需求的数字化QMS解决方案。点击下方链接,立即开始您的数字化转型之旅。
关于医疗器械QMS的常见问题
1. 实施医疗器械QMS必须通过ISO 13485认证吗?
在中国,根据《医疗器械监督管理条例》及相关法规,医疗器械企业必须建立健全与所生产医疗器械相适应的质量管理体系,并保持有效运行。虽然法规没有强制要求所有企业都必须通过ISO 13485第三方认证,但该标准是国际公认的医疗器械QMS专项标准,其框架和要求与中国法规(如《医疗器械生产质量管理规范》)高度一致。因此,通过ISO 13485认证是证明企业QMS符合法规要求、具备质量保证能力的最直接、最权威的方式,也是产品进入国际市场的通行证。
2. 初创医疗器械公司应如何分阶段建立QMS?
初创公司资源有限,可以采用分阶段、逐步完善的方式建立QMS。第一阶段(产品研发期): 重点建立设计开发控制、风险管理和文件记录控制等核心流程,确保研发过程合规、记录完整。第二阶段(注册申报期): 完善与产品注册相关的体系文件,如临床评价、技术要求等,并开始搭建采购和生产控制的基本框架。第三阶段(生产上市期): 全面实施所有QMS流程,包括生产过程控制、不合格品控制、客户投诉处理和CAPA系统,并准备迎接监管机构的体系核查。
3. QMS中的“风险管理”贯穿于哪些流程中?
风险管理(依据ISO 14971标准)并非一个独立的流程,而是贯穿于医疗器械产品全生命周期的一项系统性活动。它始于产品概念阶段的风险分析,深度融入设计开发过程(如识别与设计相关的危害),延伸至采购(评估供应商风险)、生产(控制生产过程风险),并持续到上市后监控阶段(通过分析客户反馈和不良事件来更新风险评估)。QMS的许多流程,如设计控制、CAPA等,其本身就是风险控制措施的具体体现。
4. 数字化QMS系统相比传统方式有哪些核心优势?
数字化QMS的核心优势主要体现在四个方面:
- 效率与合规性: 自动化流程取代手动审批,确保流程严格按规定执行,减少人为错误,并自动生成完整的审计追踪记录,轻松应对审核。
- 数据完整性与可追溯性: 结构化电子记录取代纸质文件,数据集中存储、不易丢失、版本清晰。可实现从成品到原材料的秒级追溯。
- 数据驱动的决策: 实时的数据看板和分析工具,帮助管理者快速洞察质量趋势,及时发现潜在问题,实现从被动响应到主动预防的转变。
- 协同与可扩展性: 打破部门间的信息壁垒,实现质量、研发、生产等部门的在线协同。无代码平台等工具还具备高度灵活性,可根据业务变化快速调整流程和功能。